Ang patella, karaniwang kilala bilang kneecap, ay isang butong sesamoid na nabuo sa quadriceps tendon at ito rin ang pinakamalaking butong sesamoid sa katawan. Ito ay patag at hugis-millet, matatagpuan sa ilalim ng balat at madaling hawakan. Ang buto ay malapad sa itaas at nakaturo pababa, na may magaspang na harapan at makinis na likod. Maaari itong gumalaw pataas at pababa, kaliwa at kanan, at pinoprotektahan ang kasukasuan ng tuhod. Ang likod ng patella ay makinis at natatakpan ng cartilage, na kumokonekta sa patellar surface ng femur. Ang harapan ay magaspang, at ang quadriceps tendon ay dumadaan dito.
Ang patellar chondromalacia ay isang karaniwang sakit sa kasukasuan ng tuhod. Noong nakaraan, ang sakit na ito ay karaniwan sa mga nasa katanghaliang-gulang at matatanda. Ngayon, kasabay ng pagsikat ng palakasan at fitness, ang sakit na ito ay mayroon ding mataas na rate ng insidente sa mga kabataan.
I. Ano ang tunay na kahulugan at sanhi ng chondromalacia patella?
Ang Chondromalacia patellae (CMP) ay isang osteoarthritis ng kasukasuan ng patellofemoral na dulot ng talamak na pinsala sa ibabaw ng kartilago ng patellar, na nagiging sanhi ng pamamaga, pagbitak, pagkabali, pagguho, at paglalagas ng kartilago. Panghuli, ang kabaligtaran na kartilago ng femoral condyle ay sumasailalim din sa parehong mga pagbabagong patolohikal. Ang tunay na kahulugan ng CMP ay: mayroong isang patolohikal na pagbabago ng paglambot ng kartilago ng patellar, at kasabay nito, may mga sintomas at palatandaan tulad ng pananakit ng patellar, tunog ng friction ng patellar, at pagkasayang ng quadriceps.
Dahil ang articular cartilage ay walang nerve innervation, ang mekanismo ng pananakit na dulot ng chondromalacia ay hindi pa rin malinaw. Ang CMP ay resulta ng pinagsamang epekto ng maraming salik. Ang iba't ibang salik na nagdudulot ng mga pagbabago sa patellofemoral joint pressure ay mga panlabas na sanhi, habang ang mga autoimmune reaction, cartilage dystrophy, at mga pagbabago sa intraosseous pressure ay mga panloob na sanhi ng chondromalacia patellae.
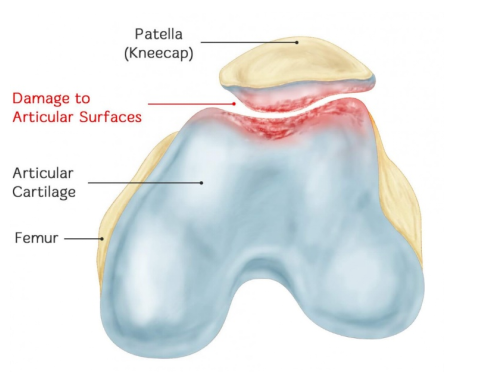
II. Ang pinakamahalagang katangian ng chondromalacia patellae ay ang mga partikular na pagbabagong patolohikal. Kaya mula sa perspektibo ng mga pagbabagong patolohikal, paano nauuri ang chondromalacia patellae?
Inilarawan ni Insall ang apat na pathological na yugto ng CMP: ang stage I ay ang paglambot ng cartilage na dulot ng edema, ang stage II ay dahil sa mga bitak sa lumambot na bahagi, ang stage III ay ang pagkapira-piraso ng articular cartilage; ang stage IV ay tumutukoy sa mga erosive na pagbabago ng osteoarthritis at pagkakalantad ng subchondral bone sa articular surface.
Ang sistema ng pagmamarka ng Outerbridge ay pinakakapaki-pakinabang para sa pagsusuri ng mga sugat sa patellar articular cartilage sa ilalim ng direktang visualization o arthroscopy. Ang sistema ng pagmamarka ng Outerbridge ay ang mga sumusunod:
Baitang I: Tanging ang articular cartilage lamang ang lumalambot (closed cartilage softening). Karaniwan itong nangangailangan ng tactile feedback gamit ang isang probe o iba pang instrumento upang masuri.
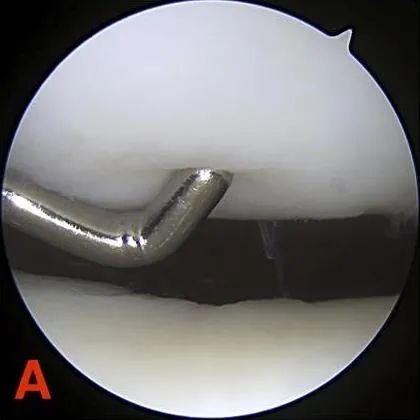
Baitang II: Mga depekto sa bahagyang kapal na hindi hihigit sa 1.3 cm (0.5 in) ang diyametro o umaabot sa butong subchondral.
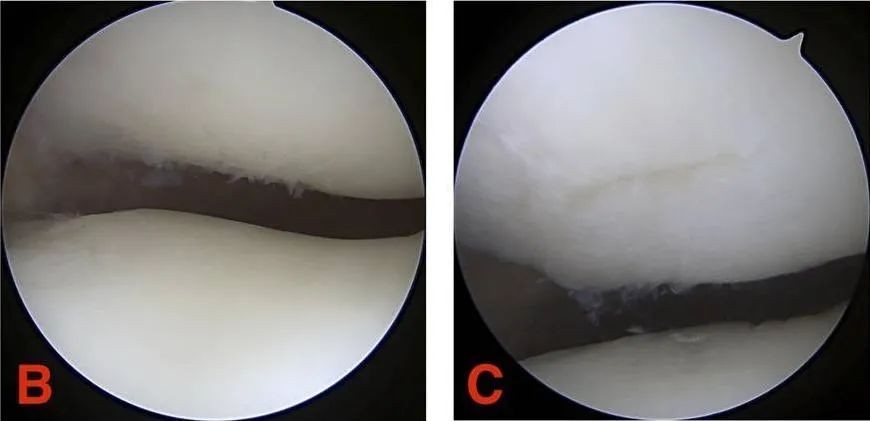
Baitang III: Ang fissure ng cartilage ay mas malaki sa 1.3 cm (1/2 pulgada) ang diyametro at umaabot hanggang sa subchondral bone.
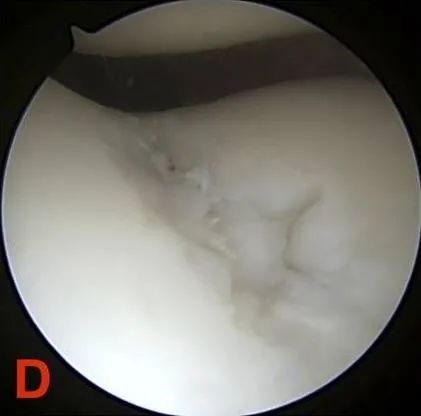
Baitang IV: Pagkakalantad sa butong subchondral.
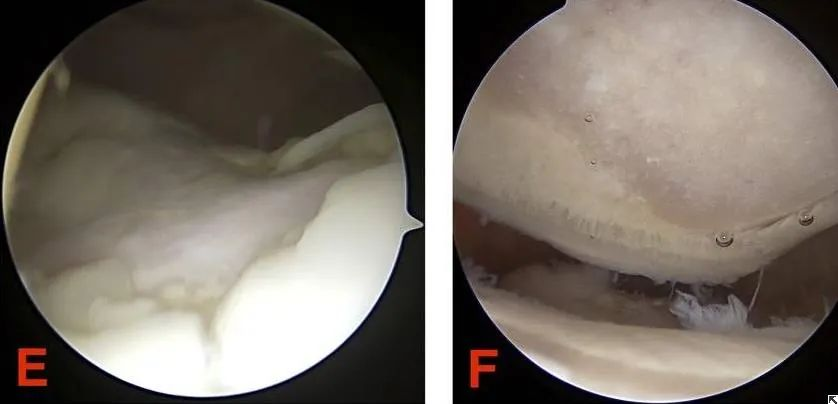
III. Parehong patolohiya at grading ang sumasalamin sa esensya ng chondromalacia patella. Kaya ano ang mga pinakamahalagang palatandaan at pagsusuri para sa pag-diagnose ng chondromalacia patella?
Ang diagnosis ay pangunahing nakabatay sa pananakit sa likod ng patella, na sanhi ng patellar grinding test at single-leg squat test. Ang pokus ay kailangang nasa pagkilala kung mayroong pinagsamang pinsala sa meniscus at traumatic arthritis. Gayunpaman, walang ugnayan sa pagitan ng kalubhaan ng patellar chondromalacia at mga klinikal na sintomas ng anterior knee pain syndrome. Ang MRI ay isang mas tumpak na paraan ng pag-diagnose.
Ang pinakakaraniwang sintomas ay ang mapurol na pananakit sa likod ng patella at sa loob ng tuhod, na lumalala pagkatapos ng pagpupursige o pag-akyat o pagbaba ng hagdan.
Ang pisikal na pagsusuri ay nagpapakita ng halatang pananakit sa patella, peripatella, patellar margin at posterior patella, na maaaring may kasamang pananakit ng pag-slide ng patella at tunog ng friction ng patellar. Maaaring may joint effusion at quadriceps atrophy. Sa malalang kaso, limitado ang pagbaluktot at pag-unat ng tuhod at hindi makatayo ang pasyente sa isang binti. Sa panahon ng patellar compression test, mayroong matinding pananakit sa likod ng patella, na nagpapahiwatig ng pinsala sa patellar articular cartilage, na may mahalagang diagnostic. Ang apprehensive test ay kadalasang positibo, at ang squat test ay positibo. Kapag ang tuhod ay nakabaluktot ng 20° hanggang 30°, kung ang saklaw ng panloob at panlabas na paggalaw ng patella ay lumampas sa 1/4 ng transverse diameter ng patella, ito ay nagpapahiwatig ng patellar subluxation. Ang pagsukat ng Q angle ng 90° knee flexion ay maaaring magpakita ng abnormal na trajectory ng paggalaw ng patellar.
Ang pinaka-maaasahang pantulong na pagsusuri ay ang MRI, na unti-unting pumalit sa arthroscopy at naging isang hindi nagsasalakay at maaasahang paraan ng CMP. Ang mga pagsusuri sa imaging ay pangunahing nakatuon sa mga parameter na ito: taas ng patellar (Caton index, PH), femoral trochlear groove angle (FTA), lateral surface ratio ng femoral trochlear (SLFR), patellar fit angle (PCA), patellar tilt angle (PTA), kung saan ang PH, PCA, at PTA ay mga maaasahang parameter ng kasukasuan ng tuhod para sa pantulong na pagsusuri ng maagang CMP.
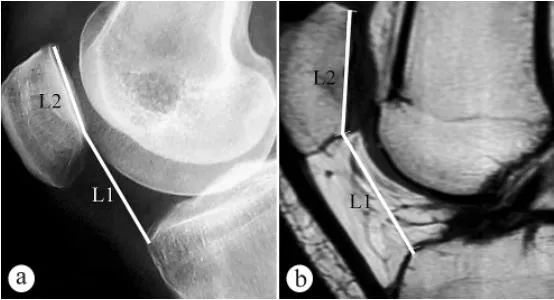
Ginamit ang X-ray at MRI upang sukatin ang taas ng patellar (Caton index, PH): a. Axial X-ray sa posisyong nakatayo habang may bigat na nakabaluktot ang tuhod sa 30°, b. MRI sa posisyong nakabaluktot ang tuhod sa 30°. Ang L1 ay ang patellar inclination angle, na siyang distansya mula sa pinakamababang punto ng ibabaw ng patellofemoral joint hanggang sa anterior superior angle ng tibial plateau contour, ang L2 ay ang haba ng ibabaw ng patellofemoral joint, at ang Caton index = L1/L2.
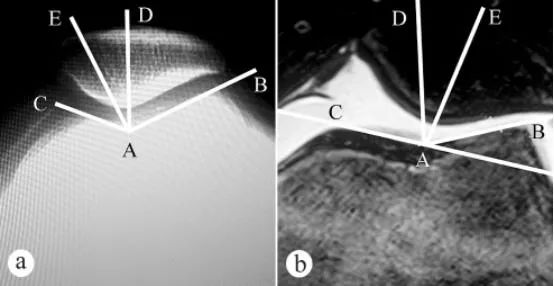
Ang anggulo ng uka ng femoral trochlear at anggulo ng pagkasya ng patellar (PCA) ay sinukat gamit ang X-ray at MRI: a. Axial X-ray na may tuhod na nakabaluktot sa 30° sa posisyon ng pagtayo na may bigat; b. MRI na may tuhod na nakabaluktot sa 30°. Ang anggulo ng uka ng femoral trochlear ay binubuo ng dalawang linya, ang pinakamababang punto A ng uka ng femoral trochlear, ang pinakamataas na punto C ng medial trochlear articular surface, at ang pinakamataas na punto B ng lateral trochlear articular surface. Ang ∠BAC ay ang anggulo ng uka ng femoral trochlear. Ang anggulo ng uka ng femoral trochlear ay iginuhit sa axial image ng patella, at pagkatapos ay iginuhit ang bisector AD ng ∠BAC. Pagkatapos ay isang tuwid na linya na AE ang iginuhit mula sa pinakamababang punto A ng uka ng femoral trochlear bilang pinagmulan sa pinakamababang punto E ng patellar crest. Ang anggulo sa pagitan ng tuwid na linya na AD at AE (∠DAE) ay ang anggulo ng pagkasya ng patellar.
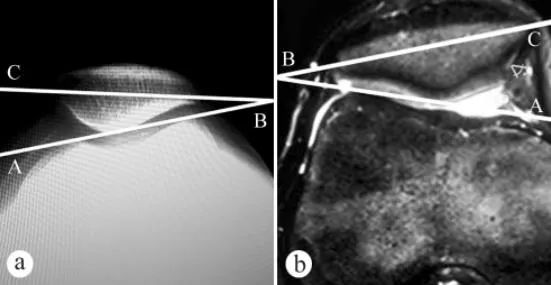
Ginamit ang X-ray at MRI upang sukatin ang patellar tilt angle (PTA): a. Axial X-ray sa posisyong nakatayo habang may bigat na nakabaluktot ang tuhod sa 30°, b. MRI sa posisyong nakabaluktot ang tuhod sa 30°. Ang patellar tilt angle ay ang anggulo sa pagitan ng linya na nagdurugtong sa pinakamataas na punto ng medial at lateral femoral condyles at ng transverse axis ng patella, i.e. ∠ABC.
Mahirap i-diagnose ang CMP sa mga unang yugto nito gamit ang mga radiograph hanggang sa mga malalang yugto, kapag kitang-kita ang malawakang pagkawala ng cartilage, pagkawala ng espasyo sa kasukasuan, at kaugnay na subchondral bone sclerosis at mga pagbabago sa cystic. Makakamit ng Arthroscopy ang isang maaasahang diagnosis dahil nagbibigay ito ng mahusay na visualization ng patellofemoral joint; gayunpaman, walang malinaw na ugnayan sa pagitan ng kalubhaan ng patellar chondromalacia at ang antas ng mga sintomas. Samakatuwid, ang mga sintomas na ito ay hindi dapat maging indikasyon para sa arthroscopy. Bukod pa rito, ang arthrography, bilang isang invasive diagnostic method at isang modality, ay karaniwang ginagamit lamang sa mga malalang yugto ng sakit. Ang MRI ay isang noninvasive diagnostic method na nangangako ng natatanging kakayahang matukoy ang mga lesyon ng cartilage pati na rin ang mga panloob na derangement ng cartilage bago pa man makita ng hubad na mata ang morphological cartilage loss.
IV. Ang Chondromalacia patellae ay maaaring mabaliktad o maaaring lumala sa patellofemoral arthritis. Ang mabisang konserbatibong paggamot ay dapat ibigay agad sa mga unang yugto ng sakit. Kaya, ano ang kasama sa konserbatibong paggamot?
Karaniwang pinaniniwalaan na sa maagang yugto (yugto I hanggang II), ang patellar cartilage ay may kakayahang magkumpuni pa rin, at dapat isagawa ang epektibong paggamot na hindi kirurhiko. Pangunahin dito ang paghihigpit sa aktibidad o pahinga, at ang paggamit ng mga non-steroidal anti-inflammatory na gamot kung kinakailangan. Bukod pa rito, dapat hikayatin ang mga pasyente na mag-ehersisyo sa ilalim ng pangangasiwa ng isang physical therapist upang palakasin ang kalamnan ng quadriceps at mapahusay ang katatagan ng kasukasuan ng tuhod.
Mahalagang tandaan na sa panahon ng immobilization, karaniwang isinusuot ang mga knee brace o knee orthoses, at ang paglalagay ng plaster ay iniiwasan hangga't maaari, dahil madali itong humantong sa hindi nagagamit na pinsala sa articular cartilage; bagama't maaaring maibsan ng blockade therapy ang mga sintomas, ang mga hormone ay hindi dapat gamitin o gamitin nang matipid, dahil pinipigilan nito ang synthesis ng mga glycoprotein at collagen at nakakaapekto sa pagkukumpuni ng cartilage; kapag biglang lumala ang pamamaga at pananakit ng kasukasuan, maaaring maglagay ng ice compress, at maaaring maglagay ng physical therapy at warm compress pagkatapos ng 48 oras.
V. Sa mga pasyenteng nasa huling yugto na, mahina ang kakayahang kumpunihin ang articular cartilage, kaya ang konserbatibong paggamot ay kadalasang hindi epektibo at kinakailangan ang operasyon. Ano ang kasama sa operasyon?
Kabilang sa mga indikasyon para sa operasyon ang: pagkatapos ng ilang buwan ng mahigpit na konserbatibong paggamot, nananatili pa rin ang pananakit ng patellar; kung mayroong congenital o acquired deformity, maaaring isaalang-alang ang operasyon. Kung magkaroon ng pinsala sa cartilage ng Outerbridge III-IV, ang depekto ay hindi kailanman mapupuno ng totoong articular cartilage. Sa ngayon, ang simpleng pag-aahit sa bahaging napinsala ng cartilage nang may talamak na overload ay hindi maaaring mapigilan ang proseso ng articular surface degeneration.
Kasama sa mga pamamaraan ng kirurhiko ang:
(1) Ang arthroscopic surgery ay isa sa mga epektibong paraan ng pag-diagnose at paggamot sa chondromalacia patella. Maaari nitong direktang maobserbahan ang mga pagbabago sa ibabaw ng cartilage sa ilalim ng mikroskopyo. Sa mga banayad na kaso, ang mas maliliit na sugat sa erosyon sa patellar articular cartilage ay maaaring kiskisin upang maisulong ang pagkukumpuni.
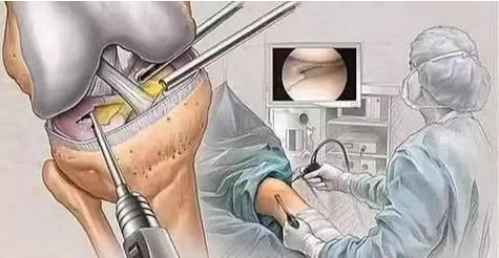

(2) pagtataas ng lateral femoral condyle; (3) pagtanggal ng ibabaw ng patellar cartilage. Ang operasyong ito ay isinasagawa para sa mga pasyenteng may pinsala sa maliit na cartilage upang maisulong ang pagkukumpuni ng cartilage; (4) ang pagtanggal ng patellar ay isinasagawa para sa mga pasyenteng may malubhang pinsala sa ibabaw ng patellar cartilage.
Oras ng pag-post: Nob-15-2024










